Uma lâmina ungueal saudável é sempre transparente, incolor e sua superfície é lisa. Ou seja, graças aos capilares localizados sob a lâmina ungueal, brilhando através dela, ela parece rosa. Mas, por algum motivo, às vezes começam a aparecer manchas brancas ou amarelas na espessura da unha, que, à medida que aumentam, assumem a forma de sulcos longitudinais. Movendo-se lentamente da borda livre até a cutícula, vão adquirindo gradativamente uma coloração amarelo-ocre. Danos fúngicos nas unhas. Conectando-se entre si e aumentando de tamanho, são capazes de capturar toda a lâmina ungueal até a prega ungueal posterior. Devido ao desenvolvimento de massas córneas na área do leito ungueal, a unha fica mais espessa, a borda livre da unha pode se separar do leito ungueal. Logo o brilho da unha desaparece e a borda livre fica irregular. Em alguns pacientes, a lâmina ungueal pode separar-se do leito, expondo uma coleção de massas córneas em ruínas. A cor das placas ungueais afetadas varia do marrom-amarelado ao cinza.
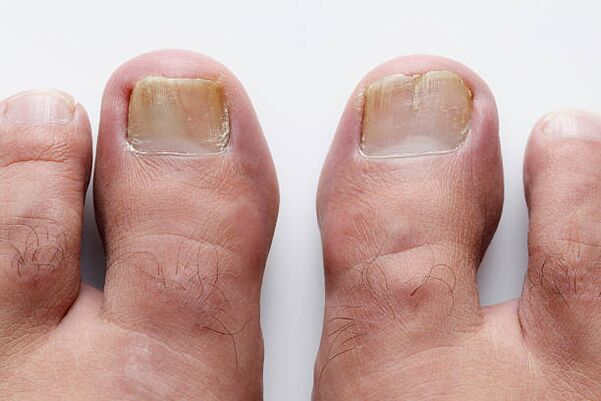
Todas as alterações descritas ocorrem com mais frequência na onicomicose. Este termo surgiu em 1854 para se referir a lesões ungueais causadas por fungos patogênicos. A onicomicose é uma doença ungueal bastante comum; ocorre em 10-20% das pessoas. As infecções fúngicas dos pés são mais comuns em países com climas frios. Mas sapatos desconfortáveis e apertados criam condições benéficas para o desenvolvimento de infecções, independentemente das condições climáticas. O risco de contrair onicomicose aumenta com a idade, por isso a onicomicose é observada com mais frequência em pessoas idosas. As fontes de infecções fúngicas são piscinas, academias, chuveiros compartilhados, banheiros, vestiários, dormitórios, sapatos desconfortáveis que comprimem o pé, insuficiência arterial ou venosa, imunodeficiência, diabetes mellitus. E é claro que você pode ser infectado em um salão de pedicure ou manicure. A onicomicose das mãos, especialmente as causadas por fungos semelhantes a leveduras, é mais comum em mulheres que mantêm as mãos em água ou água com sabão por muito tempo, ou que trabalham com açúcares, laticínios ou antibióticos.
Na maioria dos casos, as unhas são afetadas por dermatófitos, muitas vezes por fungos semelhantes a leveduras e menos frequentemente por bolores. Os principais agentes causadores da onicomicose são os fungos dermatófitos. Sua participação chega a 90% da massa total de infecções fúngicas. Os patógenos mais comuns da onicomicose são T. rubrum (cerca de 80% dos casos) e T. mentagrophytes var. Interdigital (10-20%). Via de regra, afetam primeiro os espaços entre os dedos e depois as próprias unhas. Portanto, é importante prevenir infecções de pele. A candidíase pode ser contraída através do contato com alimentos ricos em carboidratos. Além disso, os fungos do mofo vivem no solo, portanto, o agente causador da onicomicose do mofo está no ambiente externo e muitas vezes se fixa em uma unha já alterada. Muitos cientistas acreditam que esta doença é menos contagiosa.
A divisão clínica da onicomicose está associada à possível via de penetração do fungo na unha. Distinguem-se subungueal lateral distal, superficial branca, subungueal proximal e onicomicose distrófica total. Na maioria das vezes, os fungos patogênicos se instalam no espaço subungueal. A partir daqui, eles são capazes de penetrar no leito ungueal. Sob a influência dos dermatófitos, as células epiteliais do leito ungueal produzem queratina mole que, quando acumulada, levanta a lâmina ungueal. A hiperqueratose é caracterizada pela coloração esbranquiçada da lesão. A queratina macia promove o crescimento de fungos - ocorre um círculo vicioso. A lâmina ungueal, constituída por queratina dura, a princípio não se altera, mas posteriormente os dermatófitos criam uma rede aérea de túneis e, depois que essa rede se torna suficientemente abundante, a unha perde sua transparência. Freqüentemente, a infecção se espalha ao longo dos sulcos longitudinais da unha. A infecção da matriz - zona de crescimento - por fungos provoca diversas alterações distróficas na unha.
A rubromicose (causada por T. rubrum) afeta as unhas dos pés e frequentemente das mãos. Mais de 90% dos pacientes apresentam aumento de ressecamento e aumento da queratinização da pele das mãos e pés. Mantendo sua forma e tamanho, as placas ungueais podem ficar cobertas de manchas e listras de cor branca ou amarela. Não há desconfortos associados a esta doença e nem sempre os pacientes percebem essas alterações (tipo normotrófico). No tipo hipertrófico, é possível um espessamento significativo das placas ungueais devido ao acúmulo de massas córneas sob elas. Eles ficam opacos e desmoronam facilmente. Com essas alterações nas placas ungueais, os pacientes costumam se queixar de dores nos dedos dos pés apertados pelos sapatos ao caminhar. As unhas com rubromicose tornam-se significativamente mais espessas e curvas, lembrando garras de pássaros (onicogrifose micótica). Na lesão do tipo onicolítico, as lâminas ungueais tornam-se mais finas e muitas vezes, já no início do processo, são separadas do leito ungueal na lateral da borda livre. A parte separada fica opaca e muitas vezes adquire uma cor cinza suja. A parte proximal da unha, principalmente as localizadas mais próximas da lúnula, mantém por muito tempo sua cor natural. Nas áreas expostas do leito ungueal, formam-se camadas de massas hiperceratóticas e bastante soltas.
O pé de atleta geralmente se desenvolve em pacientes com sudorese excessiva nos pés. O pé de atleta geralmente começa na lateral das bordas livres ou laterais do primeiro ou quinto dedo. O agente causador do pé de atleta (T. mentagrophytes var. interdigitale) é um dos patógenos fúngicos mais agressivos de infecções de estruturas córneas.
Fungos de levedura Candida spp. representantes da microflora humana normal. Estudos europeus mostram que a infecção por Candida causa onicomicose dos pés em 5-10% e das mãos em 40-60% dos casos. A doença ocorre quando o sistema imunológico está enfraquecido e a composição normal da microflora é perturbada. A onicomicose por Candida se desenvolve com mais frequência em pessoas que sofrem de diabetes mellitus, obesidade e diminuição da função tireoidiana. Na candidíase, a vermelhidão e a dor nas dobras ungueais precedem os danos às placas ungueais. Inflamação, mudança de forma e espessamento das cristas levam à separação da cutícula da superfície da placa. Como resultado, os fungos entram na matriz ungueal e, a partir daí, penetram na placa e no leito ungueal. A onicomicose, combinada com paroníquia, também é observada em infecções não dermatófitas, por exemplo, estreptocócicas.
São conhecidos mais de 40 tipos de fungos de mofo, agentes causadores da onicomicose. Alguns deles vivem no solo, são encontrados em todo o meio ambiente e afetam unhas saudáveis. Porém, com mais frequência, as placas ungueais já alteradas infeccionam. Essas alterações podem ser causadas por dermatófitos ou ocorrer como resultado de um dos numerosos processos degenerativos que levam à deformação e, mais importante, à ruptura da microestrutura do leito ungueal e da própria unha.
A onicomicose, causada por fungos mofados, geralmente aparece nos pés. O quadro clínico pode corresponder externamente a alterações em diversas dermatoses, por exemplo, psoríase, o que leva a erros de diagnóstico e tratamento ineficaz. Portanto, é necessária a realização de exames laboratoriais. A parte afetada da lâmina ungueal é tratada com soluções especiais e examinada ao microscópio. O diagnóstico é confirmado quando são detectados filamentos de micélio de um fungo patogênico. O tipo de patógeno é determinado pelo cultivo de uma cultura fúngica em meio nutriente.
A onicomicose não desaparece espontaneamente. Se não for tratada, a infecção pode rapidamente começar a afetar as unhas, uma por uma. Para o tratamento, são utilizados antifúngicos externos e sistêmicos (orais) especiais.
Tratamento de infecções fúngicas nas unhas
Segundo os dados, a lâmina ungueal das mãos cresce 2 a 4,5 mm por mês e nos pés uma vez e meia mais devagar. Uma lâmina ungueal completa nas mãos pode crescer em 4-5 meses e nos pés em 11-17. As unhas de dedos diferentes crescem em taxas diferentes; as unhas dos dedões dos pés crescem mais que as outras. Como as unhas crescem lentamente, ao analisar a eficácia de um tratamento não há necessidade de focar na condição externa das unhas; o resultado alcançado só pode ser determinado após o recebimento dos resultados dos exames de microscopia e cultura. Os agentes antifúngicos sistêmicos não devem ser usados mais do que o recomendado nas instruções se os resultados da cultura ou microscopia forem negativos. Caso contrário, você pode continuar o tratamento ou alterar o antibiótico. A terapia externa cria uma camada protetora na superfície da unha, com alta concentração de agente antifúngico. A principal vantagem da terapia local é a segurança, ausência de efeitos tóxicos e colaterais.
A desvantagem da terapia externa local é o fato de o medicamento nem sempre atingir o agente causador da infecção - o fungo, que se localiza na lâmina ungueal e na matriz. Para destruir o patógeno, a lâmina ungueal é removida ou são prescritos medicamentos para amolecê-la. Os medicamentos de uso externo, por exemplo, vernizes, só podem ser eficazes nos estágios iniciais. Eles são usados por muitos meses. Quando a matriz ungueal está danificada, os tratamentos locais para onicomicose são ineficazes. Além disso, os pacientes nem sempre seguem sistematicamente as instruções do médico. Se a maioria das unhas for afetada, deverão ser prescritos agentes sistêmicos.
Com uma abordagem sistêmica do tratamento, os medicamentos penetram na superfície das unhas através do sangue. Muitos deles se acumulam na matriz e permanecem lá mesmo após o término do tratamento. Uma limitação da terapia sistêmica é o desenvolvimento de efeitos colaterais e tóxicos, por exemplo, hepatite, associados ao uso prolongado de medicamentos por meses. A terapia sistêmica não é recomendada para mulheres grávidas ou lactantes, pessoas com doença hepática ou alergias a medicamentos. Atualmente, surgiram medicamentos antifúngicos modernos e métodos progressivos de seu uso, de modo que o risco de efeitos colaterais e reações tóxicas foi significativamente reduzido. Embora os casos de terapia ineficaz permaneçam. Mais frequentemente, eles estão associados à infecção simultânea da lâmina ungueal por vários tipos de fungos patogênicos, concentração insuficiente do medicamento na lâmina ungueal (devido à absorção prejudicada do medicamento no trato gastrointestinal do paciente, diabetes, obesidade, fluxo sanguíneo deficiente nas extremidades) ou não adesão do paciente ao regime medicamentoso.
Ao selecionar o tratamento, sistêmico ou local, é importante levar em consideração todas as doenças concomitantes, a resistência do corpo, a condição dos vasos sanguíneos das extremidades e as características metabólicas. Sem corrigir o seu bem-estar geral, é muito difícil obter resultados rápidos e de qualidade no tratamento da onicomicose e evitar recaídas e reinfecções.
Para reduzir a incidência de onicomicose, é necessário realizar o tratamento oportuno das doenças fúngicas da pele, não usar sapatos alheios, monitorar a higiene da pele dos pés, frequentar regularmente chuveiros em academias, piscinas e estabelecimentos similares, e usar antifúngicos locais. É necessário manter limpas as áreas comuns, bem como realizar exames preventivos de funcionários e visitantes. Nas salas de manicure e pedicure é impossível atender, muito menos tratar, pacientes com onicomicose. Os equipamentos necessários para trabalhar com os clientes devem ser esterilizados e devem ser utilizados materiais descartáveis, tanto quanto possível.



















